МЕНЮ
ЗАПИСАТЬСЯ НА ПРИЕМ К СПЕЦИАЛИСТУ
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
ЛЕЧЕНИЕ ШИРОКОГО СПЕКТРА ЗАБОЛЕВАНИЙ
Врачи ПрофЛОРцентра оказывают медицинскую помощь:
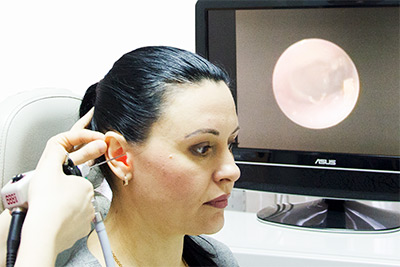
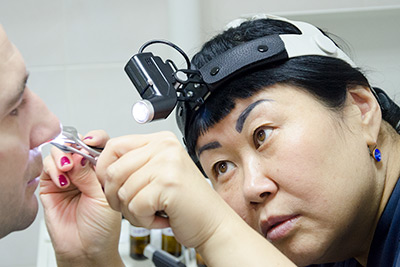
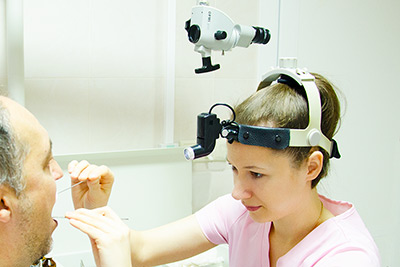
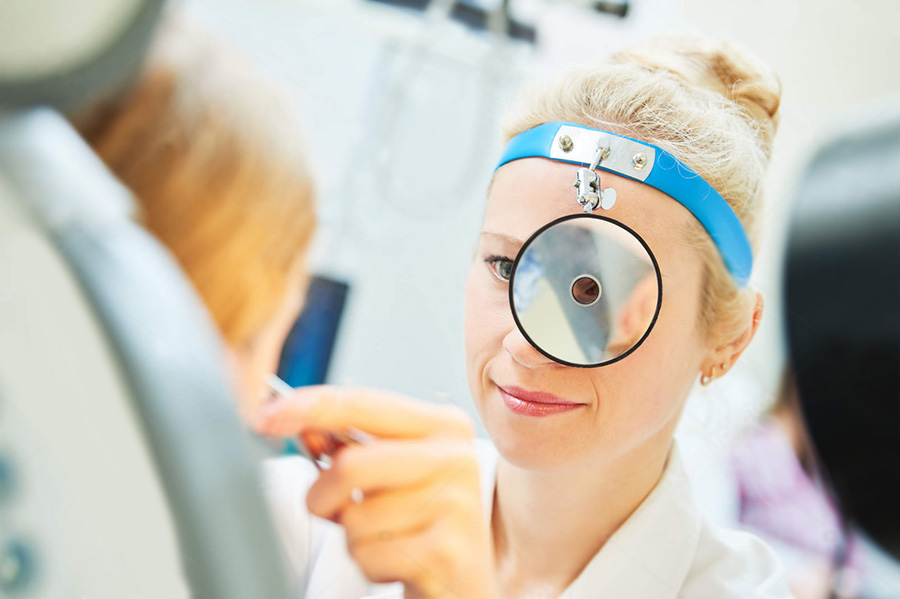
диагностику, лечение (в том числе хирургическое) любой патологии уха, горла и носа.
Перечень услуг включает проведение ринологических операций, в том числе открытой и закрытой ринопластики, а так же слухоулучшающие, слухосохраняющие операции, эндоларингеальные хирургические вмешательства на гортани. Эндоскопия носа и гортани входит в стоимость консультации.
ЛЕЧЕНИЕ УХА
ЛЕЧЕНИЕ НОСА
ЛЕЧЕНИЕ ГОРЛА
ДИАГНОСТИКА
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
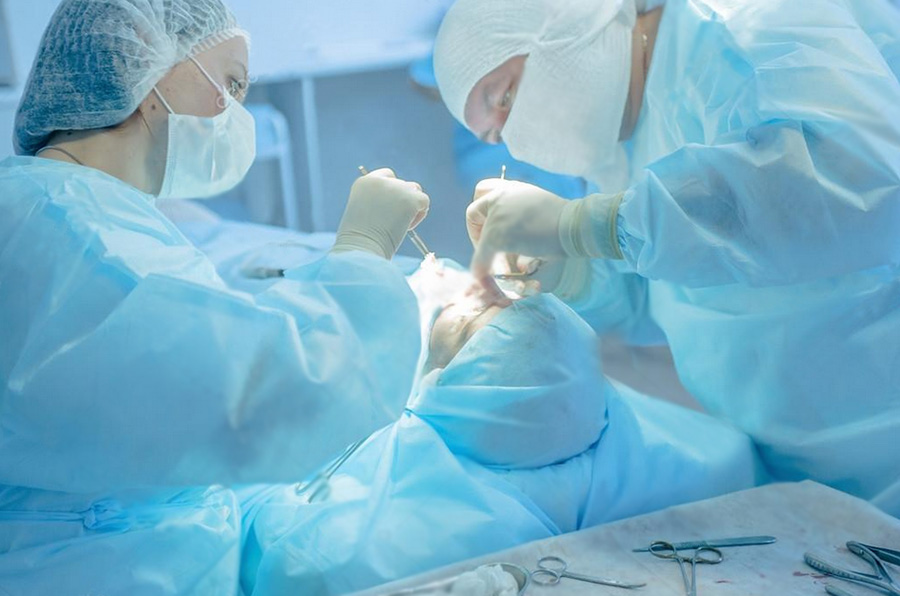
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
НОВОСТИ ПРОФЛОРЦЕНТРА
Наши врачи ЛОР-хирурги провели сложные операции в Чите.
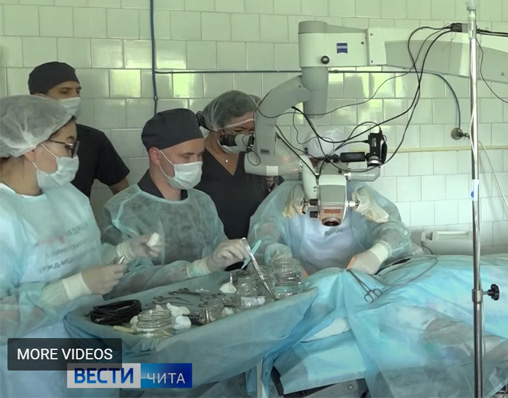
Отохирург, профессор С.Я. Косяков и эндоскопический ЛОР-хирург к.м.н. Анготоева И.Б. приняли участие в Научно-практической конференции врачей-оториноларингологов Забайкальского края, где не только выступили с лекциями, но и провели показательные операции, а также мастер-класс для коллег. Подробнее - в репортаже...
Международный диссекционный курс прошёл 15-18 октября в Анталии

Отологическую часть курса провёл заведующий кафедрой оториноларингологии РМАНПО профессор С.Я. Косяков, ведущий хирург нашей клиники…
ЧИТАТЬ ПОДРОБНЕЕ
Мастеркласс «Микрохирургия уха» проф. С.Я. Косяков
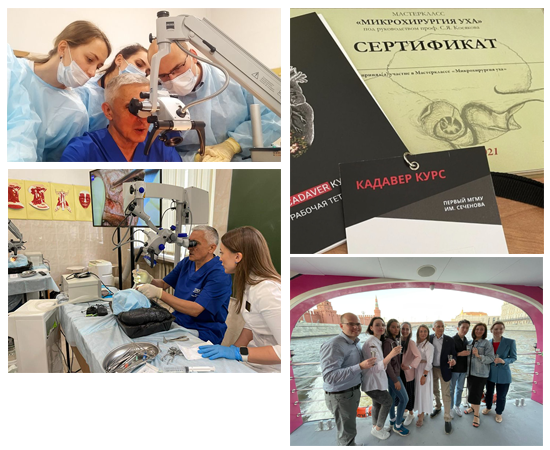
Второй мастер-класс «Микрохирургия уха» под руководством проф. С.Я. Косякова прошел в Москве 3-4 июля в стенах Анатомического корпуса Сеченовского Университета.
На протяжении двух дней врачи-оториноларингологи из России и стран ближнего зарубежья осваивали и совершенствовали технику выполнения слухоулучшающих операций.
Условия работы курсантов были максимально приближены к реальным операционным: микроскопы, бормашины, инструмент, протезы…
ЧИТАТЬ ПОДРОБНЕЕ
22 мая 2021г. в Санкт-Петербурге пройдет уникальная выставка картин написанных профессором Косяковым С.Я

В рамках Ночи Музеев в Музее гигиены (Санкт-Петербург) 22 мая 2021 г. вы сможете первыми увидеть уникальную коллекцию картин, написанных одним из ведущих отохирургов России – профессором Сергеем Яковлевичем Косяковым (интервью с ним можно прочитать по этой ссылке). Картины демонстрируют устройство нашего уха изнутри в стиле экспрессивного имажинизма, показывая красоту мира внутреннего уха и экспонируются впервые в Санкт-Петербурге.
Мероприятие проходит при поддержке фирмы Signia
Третий мастер-класс "Микрохирургия уха" под руководством профессора С.Я. Косякова прошёл в Москве 20-23 ноября

В нем приняло участие 27 врачей-оториноларингологов из России, Казахстана и Узбекистана.
Это был настоящий отохирургический марафон: четыре больших показательных диссекции…
ЧИТАТЬ ПОДРОБНЕЕ
Мы в соцсетях!
Наш оториноларинголог-хирург Анготоева Ирина Борисовна ведёт образовательный контент для врачей на своём YouTube канале Irina Angotoeva
На них она отвечает на профессиональные вопросы.
"В клинике «ПрофЛОРцентр» теперь проводится организация прогрессивного консервативного метода лечения пациентов с носовым полипозом и бронхиальной астмой — иммунобиологической терапии.
Данное лечение не только позволяет значительно улучшить качество жизни, но и помогает избежать повторных хирургических вмешательств."
ЧИТАТЬ ПОДРОБНЕЕ
НАШИ ВРАЧИ
В нашей клинике ведут прием и оперируют опытные профильные специалисты имеющие многолетний опыт клинической практики в области лечения ЛОР заболеваний.
В штате работают 2 доктора медицинских наук и 6 кандидатов медицинских наук.
ОБОРУДОВАНИЕ ПРОФЛОРЦЕНТРА
Мы применяем современное оборудование:
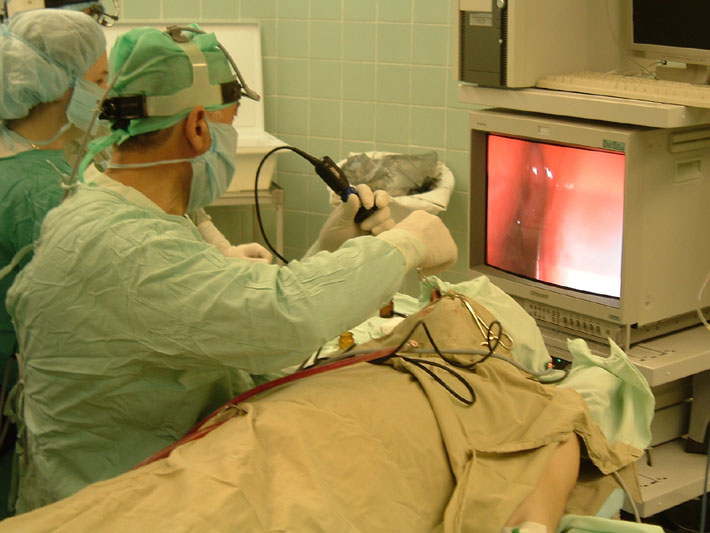
эндоскопы, шейверную систему и высокоточные микроскопы, с помощью которых ЛОР врач может минимизировать возможность получения пациентом травм после хирургического вмешательства.
Также клиника располагает передовым оборудованием для исследования слуха, голоса, дыхательной функции носа.
ЛИЦЕНЗИЯ



ПРЕИМУЩЕСТВА
1. Услуги ведущих лор врачей в Москве
В нашей клинике ведут прием и оперируют высококвалифицированные профильные специалисты.
В штате работают 2 доктора медицинских наук, 3 кандидата медицинских наук.
Каждый лор врач имеет многолетний опыт клинической практики в области лечения ЛОР заболеваний, а также занимается научной деятельностью (научными исследованиями, написанием статей, книг, монографий) и ведет обучение других докторов.
2. Постоянное обучение врачей
Наша лор клиника в Москве создает все условия для постоянного обучения специалистов.
Каждый лор врач имеет возможность пользоваться интерактивными пособиями для повышения квалификации.
Мы регулярно организуем семинары, мастер-классы и научные конференции, в которых участвуют наши специалисты и врачи из ЛОР клиники Москвы, Московской области и других регионов РФ и зарубежья.
3. Использование передовых технологий
Клиника ПрофЛОРцентр осуществляет оперативное лечение ЛОР органов по принципу функциональной хирургии.
Мы применяем современное оборудование: эндоскопы, шейверную систему и высокоточные микроскопы, с помощью которых ЛОР врач может минимизировать возможность получения пациентом травм после хирургического вмешательства.
Также клиника располагает передовым оборудованием для исследования слуха, гортани, дыхательной функции носа.
ЛОР врач ПрофЛОРцентра проведет лечение гайморита, в том числе посредством неинвазивного (без прокола) ЯМИК-метода.
4. Лечение широкого спектра заболеваний
ЛОР клиника ПрофЛОРцентр оказывает медицинскую помощь (как диагностику, так и лечение, в том числе хирургическое) любой патологии уха, горла и носа. Перечень платных услуг ЛОР врачей ПрофЛОРцентра включает проведение ринологических операций, в том числе открытой и закрытой ринопластики.
Врачи ПрофЛОРцентра проводят слухоулучшающие и слухосохраняющие операции.
При необходимости удаления небных миндалин ЛОР врач нашего центра произведет тонзилэктомию под наркозом.
5. Удобство для клиента
Амбулаторное отделение и ЛОР стационар размещены на базе Центральной клинической больницы гражданской авиации.
Клиника располагается по адресу:
г. Москва, Иваньковское шоссе, д. 7, ЦКБ ГА.
В разделе «Контакты» можно ознакомиться с подробной схемой проезда в ПрофЛОРцентр.